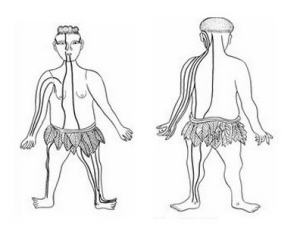
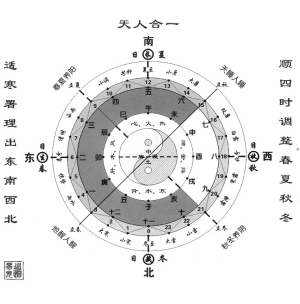
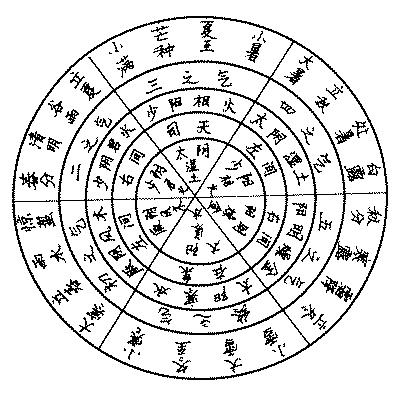
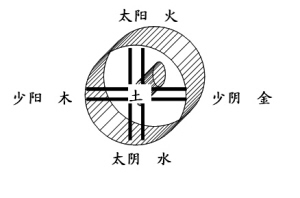
ąņŠ░ʬį\ų╬┬²ąįĖ╬čūĮø“×
Ī§ Ļæ×ķ├± ąņĄż╚A ĮŁ╠K╩Īųąßtį║Ž¹╗»┐Ų
ĪĪĪĪ┬²ąįĖ╬čūČÓöĄ╗╝š▀┐╔│÷¼FŲŻĘ”¤o┴”Ż¼╩│ė¹▓╗š±Ż¼╩│║¾Ė╣├øŻ¼▓╗─═ä┌└█Ą╚░YĀŅŻ¼▓ó┐╔░ķėąėę╔ŽĖ╣╝Š└▀▓┐▓╗▀m╗“ļ[═┤Īó├ø═┤ĪŻ▓┐Ęų▓Ī╚╦┐╔ųØu│÷¼FĖ╣▓┐░YēKŻ¼╔┘▓┐Ęų▓Ī╚╦╔ą┐╔Ę┤Å═╗“│ų└mėą▌pČ╚³SŃĪŻę“┤╦Ż¼Å─Ųõ░YĀŅ▒Ē¼FüĒ┐┤Ż¼ČÓī┘ųąßtīWĪ░├{═┤Ī▒ĪóĪ░³SŃĪ▒ĪóĪ░░YĘeĪ▒Ą╚▓ĪūCĘČ«ĀĪŻąņŠ░ʬĮ╠╩┌Å─ßt60ėÓ─ĻŻ¼ī”▒Š▓ĪĄ─į\ų╬Ęe└█┴╦žSĖ╗Ą─Įø“ׯ¼īW╔·ėąąęģó╝ėĪ░Ą┌╚²┼·╚½ć°└Žųąßt╦ÄīŻ╝ęīWągĮø“×└^│ą╣żū„Ī▒Ż¼Ä¤Å─ąņ└ŽŻ¼╩╠į\ū¾ėęŻ¼½@ęµ┴╝ČÓŻ¼ŲØīóŲõų╬»¤┬²ąįĖ╬čūĮø“×┐éĮYĮķĮB╚ńŽ┬ĪŻ
ĪĪĪĪر¤ß×ķų„ę¬▓Ī└Ēę“╦ž
ĪĪĪĪŲó▀\▓╗ĮĪ╩Ū▓Ī└ĒĻPµI
ĪĪĪĪĖ╬┼cŲóį┌╔·└Ē▓Ī└Ē╔ŽĻPŽĄ├▄ŪąĪŻĖ╬ų„╩Ķą╣Ż¼╚ńĖ╬╩¦╩Ķą╣Ż¼ätŲó═┴╔²ĮĄ╩¦│ŻĪŻŲó×ķÜŌÖC╔²ĮĄų«śą╝~Ż¼Ųó═┴█šČ¶Ż¼ęÓ┐╔ė░ĒæĖ╬ÜŌų«╩Ķą╣ĪŻŲó×ķ║¾╠ņų«▒ŠŻ¼ÜŌč¬╔·╗»ų«į┤Ż¼Ųó▀\ĮĪ╚½Ż¼ätÜŌč¬│õūŃŻ¼Ė╬¾wĄ├BĪŻŲó▀\¤oÖÓŻ¼ätÜŌč¬▓╗ūŃŻ¼Ė╬╩¦╦∙BĪŻČ°Ė╬ų«ėÓÜŌą╣ė┌─æČ°│╔─æųŁŻ¼ų·Ųó╬ĖŽ¹╗»╬³╩š╩│╬’Ż¼╚ń╣¹Ųó╬Ėر¤ßč¼š¶Ė╬─æŻ¼─æę║═Ōą╣Ż¼ät┐╔│╔³SŃų«╝▓ĪŻØ±¤ß╠NŠ├Ż¼Ė╬ĻÄ░Ą║─Ż¼▓žč¬╩¦┬ÜŻ¼č¬Įj▓╗īÄŻ¼ėųėą═┬¶¼äėč¬ų«ūāĪŻČ°Ųó▀\▓╗ĮĪŻ¼ŲóÜŌ╠ō╦źŻ¼╩¦ė┌ĮyözŻ¼ęÓ┐╔ėą│÷č¬ų«ė▌ĪŻ
ĪĪĪĪ┬²ąįĖ╬čū┤¾Č╝ėą╝▒ąįĖ╬čūų«▓Ī╩ĘŻ¼Ė³ėą╩¦ų╬╗“▀wčėĪóĘ┤Å═Ą─Įø▀^Ż¼Ą½ŠCė^▓Īę“Ż¼ųąßtšJ×ķČÓī┘ر¤ß╬┤ā¶Ż¼▀wčė▓╗ė·╦∙ų┬ĪŻØ±¤ß└¦Č¶Ųó╬ĖŻ¼ōpé¹Ė╬¾wŻ¼Ųó╩¦ĮĪ▀\ų«┬ÜŻ¼Ė╬╩¦╩Ķą╣ų«─▄Ż¼┐╔▒Ē¼F×ķر¤ßÜŌ£■ų«ūCĪŻ┼R┤▓┐╔ęŖ┐┌┐Ó┐┌żŻ¼É║ą─ćI═┬Ż¼╝{╔┘ģÆė═Ż¼ļõĖ╣├øÉׯ¼╗“ėąćåÜŌŻ¼─c°QŻ¼┤¾▒Ńõń╣Ė╗“├žĮYŻ¼├{└▀ū„├ø╗“├ø═┤Ż¼ąĪõč╔½³SŻ¼╔Ó┘|╝tŻ¼╠”³S─ü╗“▒Ī³SŻ¼├}Ž¾Žę╗¼Ą╚Ż¼╔┘öĄ▓Ī╚╦┐╔─▄ėą³SŃĪŻ▓Ī│╠ĮøŠ├Ż¼╗“╬┤Įø▀m«öą▌Žó║═ĘeśOų╬»¤Ż¼Ø±¤ßā╔é¹Ė╬ŲóŻ¼Ųó╠ōätÜŌč¬╔·╗»Ę”į┤Ż¼Ė╬¾w╝╚ōpŻ¼Å═╩¦╦∙BŻ¼ät┐╔įņ│╔Ė╬Ųóā╔╠ōĪŻ┼R┤▓┐╔ęŖ╔±ŲŻĘ”┴”Ż¼├µ╔½╔┘╚AŻ¼╝{╣╚▓╗ŽŃŻ¼Ė╬ģ^▓╗▀m╗“ä┌└█║¾╠█═┤Ż¼Ņ^─┐čŻĢׯ¼─┐ØŁęĢ║²Ż¼┤¾▒ŃęūõńŻ¼╔ÓĄŁŻ¼╠”▒Ī░ūŻ¼├}╝ÜŽęĄ╚ĪŻ╚¶▀Mę╗▓Į░lš╣Ż¼ätŲó═┴╦źöĪŻ¼÷č¬ā╚ų°Ż¼┐╔ī¦ų┬░YĘeĪóļ¹├øų«ūāĪŻ▓┐Ęų▓Ī╚╦▓ĪŪķ╗ŅäėŻ¼┐╔ęŖر¤ßĘ┤Å═Ž¹ķLĪŻ▓┐Ęų▓Ī╚╦ر¤ß░YĀŅļm▓╗├„’@Ż¼Ą½║▄┐ņ│÷¼F═┴öĪ─Š┘\ų«░YĘeĪóļ¹├øĪŻ╚¶╗╝š▀╦ž¾wĻ¢ÜŌ▓╗ūŃŻ¼╗“رųžė┌¤ßŻ¼║─é¹Ļ¢ÜŌŻ¼┐╔▀Mę╗▓Įįņ│╔Ųó─IĻ¢╠ōĪŻ╚¶╗╝š▀╦ž¾wĻÄĘų▓╗ūŃŻ¼╗“╬Ė¤ß╦ž╩óŻ¼ätرÅ─¤ß╗»Ż¼ūŲé¹Ė╬─Ių«ĻÄŻ¼┐╔ī¦ų┬Ė╬ĻÄ╠ōŻ¼╔§ų┴Ė╬╠ō謤ßų«ūCĪŻ
ĪĪĪĪŠC╔Ž╦∙╩÷Ż¼┬²ąįĖ╬čūęįر¤ßĪóÜŌ£■Īóč¬÷×ķų„ę¬▓Ī└Ēę“╦žŻ¼Ųõųąėųęįر¤ß×ķŽ╚ĪŻ┬²ąįĖ╬čūر¤ßų«╦∙ęį│ų└m▓╗ŪÕŻ¼«öž¤ų«ė┌ŲóĪŻŲóī┘═┴Ż¼ų„▀\╗»╦«Ø±Ż¼═¼ÜŌŽÓŪ¾Ż¼Ø±¤ßų«ą░╩ūŽ╚ŪųĘĖŲó╬ĖŻ¼ų┬╩╣Ųó╬Ė▀\╗»╣”─▄╩▄ȶŻ¼▀MČ°█šūĶĖ╬─æŻ¼Ė╬¾w╩▄ōpŻ¼─æųŁ═Ōęń╝Ī─wČ°ą╬│╔³SŃĪŻ╣╩ūįĪČā╚ĮøĪĘ╩╝Ż¼Üv┤·ßt╝ęī”³SŃŠ∙ę╗ų┬šJ×ķ─╦ŲóĮøر¤ß╦∙ų┬ĪŻ╚¶ŲĮ╦ž’ŗ╩│▓╗╣ØŻ¼ķLŲ┌╩╚ŠŲŻ¼╗“ä┌Šļ╠½▀^Ż¼╗“ėąŲõ╦¹╝▓▓ĪŻ¼ōpé¹Ųó╬ĖŻ¼Ųó╩¦ĮĪ▀\Ż¼╦«Š½▓╗▓╝Ż¼Ø±Å─ā╚╔·Ż¼┤╦Ģrė╚ęūĖą╩▄ر¤ßŻ¼š\╚ńč”╔·░ū╦∙įŲŻ║Ī░╠½ĻÄā╚é¹Ż¼Ø±’ŗ═ŻŠ█Ż¼┐═ą░į┘ų┴Ż¼ā╚═ŌŽÓę²Ż¼╣╩▓Īر¤ßĪŻĪ▒ر¤ßé¹ŲóŻ¼Ųó▀\¤oÖÓŻ¼Ø±ūįā╚╔·Ż¼ā╚═Ō║Žą░Ż¼ų┬ر¤ßėąį÷¤o£pŻ¼É║ąį裣hŻ¼Č°╩╣┬²ąįĖ╬čū▀wčė▓╗ė·ĪŻę“┤╦Ż¼┬²ąįĖ╬čū▓Ī│╠ųąŻ¼╝╚ėą═ŌüĒر¤ßų«ą░Ż¼ėųėąā╚╔·Ø±¤ßų«▓ĪÖCŻ¼Ø±¤ß╝╚╩Ū┬²ąįĖ╬čūĄ─▓Īę“Ż¼ėų╩ŪŲõ▓Ī└Ē«a╬’ĪŻ
ĪĪĪĪ┐éų«Ż¼ąņ└ŽšJ×ķŻ¼┼R┤▓╦∙ęŖ┬²ąįĖ╬čūęįŲó╬ĖūC║“×ķų„Ż¼▓ĪÖC─╦Ųó╬Ė╣”─▄▓╗ūŃŻ¼═┴╠ōätĖ╬─Š│╦╬ĻŻ¼╣╩│ŻŽ╚ėąŲó╬ĖرūĶūC║“Ż¼╚ń╔±ŲŻ¤o┴”Īóų½¾wŠļĄĪĪó╩│╦╝▓╗š±Īó╩│║¾ļõĖ╣▓╗▀mĄ╚░YŻ¼└^Č°│÷¼FĖ╬Įøš„Ž¾Ż¼Č°ŪęÅ─╝▒ąį▀wčėų┴┬²ąįŲ┌Ż¼Ųó╬Ė░YĀŅ╩╝ĮK┐╔ęŖĪŻę“┤╦Ż¼┬²ąįĖ╬čūĄ─ų„ę¬▓Ī└ĒĻPµI╩ŪŲó▀\▓╗ĮĪŻ¼▓Ī└Ē▒Š┘|╩ŪĖ╬Ųó═¼▓ĪŻ¼ų„ę¬▓Ī└Ēę“╦žęįر¤ß×ķŽ╚Ż¼╝µÜŌ£■Īóč¬÷Ż¼ų╬»¤┤¾Ę©æ¬ęįĮĪ▀\Ųó╬Ė×ķų„ĪŻę“┤╦Ż¼ąņ└ŽšJ×ķŅÖūoŲó╬Ė╩Ū┬²ąįĖ╬čūų╬»¤ųąūŅ×ķųžę¬Ą─Ę©ätŻ¼▒žĒÜž×┤®ė┌▒Š▓Īų╬»¤Ą─╩╝ĮKŻ¼╗“╗»Ø±▀\ŲóŻ¼╗“╩ĶĖ╬ĮĪŲóŻ¼╗“š{BĖ╬ŲóŻ¼╗“čaęµŲó─IŻ¼Š∙ęįŅÖŲó×ķę¬ĪŻČ°ĪČĮģTę¬┬įĪĘĪ░ęŖĖ╬ų«▓ĪŻ¼ų¬Ė╬é„ŲóŻ¼«öŽ╚īŹŲóĪ▒ų«šōŻ¼ätÅ─┴Ēę╗ĘĮ├µÅŖš{┴╦ŲóĄ─ųžę¬ąįĪŻ
ĪĪĪĪ▒µūCę¬³c
ĪĪĪĪąņ└ŽÅŖš{Ż¼┬²ąįĖ╬čūĄ─┼R┤▓▒µūCŻ¼æ¬Å─š¹¾w│÷░lŻ¼īó┼KĖŁÜŌč¬║═ر¤ßĖ╬╗Ą╚▓Ī└Ēę“╦ž┼c╠ōīŹĄ─▓Ī└Ēī┘ąį╚½├µŠC║Ž┐╝æ]Ż¼ĘųŪÕŲõŽ╚║¾ų„┤╬Ż¼╚╗║¾▓┼─▄ŪĪ«öĄžšōų╬ĪŻ
ĪĪĪĪ▒µį┌Ė╬į┌Ųó
ĪĪĪĪĘ▓▓Ī╩ĘŠ├Ż¼╦ž¾wŲóĻ¢▓╗ūŃŻ©╚ńŲĮĢr╬Ę║«Ż¼╔į╩│ė═─ü╝┤ęū▒ŃõńĄ╚Ż®Ż¼▓ĪŲę“ä┌└█’ŗ╩│▓╗š{Ż¼ūįėX╚½╔Ē¤o┴”Ż¼ŠļĄĪŻ¼╩│║¾Ė╣├øŻ¼ėą³SŃ╗“▌pČ╚ĖĪ─[Ż¼╔Ó╠”▒Ī░ū╗“░ū─üŻ¼╔Ó┘|▌^ĄŁŻ¼├}Ž¾Õ”ąĪš▀Ż¼ČÓæ¬Üwų«ė┌ŲóĮø▓ĪūāĪŻļmį┌▓Ī│╠ųą│÷¼F├{═┤Ż¼▀Ćæ¬Å─Ųó╠ō─Š╬Ļ╚ź┐╝æ]ĪŻ╦žąįęųė¶╗“╝▒įĻŻ¼ūįėX░YĀŅę╗ķ_╩╝╝┤ęį├{═┤×ķų„Ż¼ŪęļõŲ”ÓµÜŌŻ¼├{═┤ė╔ę╗é╚Č°ę²╝░ā╔é╚╗“ąž╚ķ╝╣▒│Ż¼├}ŽęŻ¼╔Ó╠”▓╗─üš▀Ż¼┐╔ęįšJ×ķų„▓Īį┌Ė╬Ż©╚╗┼R┤▓╔ŽęįŲó▓Ī×ķČÓŻ®ĪŻŪ░š▀æ¬ęįĮĪŲó×ķų„Ż¼║¾š▀«öęį╩ĶĖ╬└ĒÜŌ×ķę¬ĪŻ╚ńī┘Ųó╠ōĖ╬ė¶Ż¼Ė╬Ųó═¼▓ĪŻ¼ätā╔š▀╝µČ°ų╬ų«Ż¼╬®ų„┤╬▒žĒÜĘųŪÕĪŻ
ĪĪĪĪ▒µÜŌč¬╠ōīŹ
ĪĪĪĪį┌ÜŌį┌謯¼ėąĢrļmļyĮž╚╗Ęųķ_Ż¼Ą½ūą╝Ü▒µūCęÓ─▄╝ėęįģ^äeŻ¼╗“š▀ų¬Ųõ║╬š▀×ķų„Ż¼ī”ų╬»¤┤¾ėą±įęµĪŻ
ĪĪĪĪ├{═┤ę╗ūCį┌▒Š▓ĪŅH×ķČÓęŖŻ¼╚ńŌg═┤ļ[═┤╗“āHėą▓╗▀mĖąŻ¼╗“╠█═┤ė╔ėę├{Ž┬▐Dų┴ū¾├{Ž┬Ż¼╗“═┤ę²╚ķ▓┐╝╣▒│š▀ČÓī┘Ė╬ÜŌė¶£■╗“ĖZĮjŻ©▀@ŅÉ╗╝š▀Ė╬┼K─[┤¾ČÓ▓╗╠½’@ų°Ż¼┘|ĄžęÓ▌^▄øŻ®ĪŻ╚ń═┤╬╗╣╠Č©Ż¼╗“│╩┤╠═┤Ż¼ĮøŠ├▓╗ęčŻ¼ė├ę╗░ŃÜŌĘų╦Ä╬’ą¦╣¹▓╗ų°Ż¼╝µėą├„’@Ą─Ė╬Ųó─[┤¾Ż¼Ę¹║Žųąßt░YĘeų«¾wš„š▀Ż¼ČÓī┘č¬÷ĪŻ├µ╔½╗ę£■¤o╚AŻ¼╔Ó┘|ūŽŻ©░³└©╚½╔ÓūŽ╔½╗“Šų▓┐ėą┤¾ąĪ▓╗Ą╚Ą─ūŽ╔½³cŲ¼Ż®Ż¼ėąĖ╬šŲų®ųļļĄ╚¾wš„Ż¼Ė³┐╔ū„×ķč¬÷Ą─į\öÓĪŻ
ĪĪĪĪ╚ńęįĖ╣├ø×ķų„š▀Ż¼ę╗░ŃČ╝▓╗ļxÜŌ▓ĪĪŻąĶĘų╠ōīŹŻ¼╠ōš▀ė╔Ųó═┴ųą╠ōŻ¼Ļ¢ÜŌ▓╗▀\Ż¼╦∙ų^Ī░ÜŌ▓╗╩šözĪ▒Č°├øĪŻ▀@ĘN╠ō├øĄ─╠ž³c╩ŪŻ║
ĪĪĪĪŻ©1Ż®╬ń║¾╚ļę╣ė╚╔§Ż¼│įė═─ü╩│╬’╗“┼Ż─╠║¾Ė╣├ø▌m╝ėųžŻ¼╗“╝µėąŽ┬ų½ĖĪ─[ĪŻ
ĪĪĪĪŻ©2Ż®┤¾▒Ń┤╬öĄļmČÓČ°Ė╣├øę└╚╗Ż¼ŪęČÓöĄ░ķėą▒ŃõńĪŻ
ĪĪĪĪŻ©3Ż®╩│┴┐ļm▓╗╔§£pŻ¼Ą½╚½╔Ē¤o┴”Ż¼├µ╔½▌^░ū╣Ō░ūŻ¼Š├Č°ęū¼Fč¬╠ōĄ─ūC║“ĪŻ
ĪĪĪĪŻ©4Ż®╔Ó┘|ĄŁ╝tŻ¼╔Ó╠”▒Ī░ūŻ¼├}ČÓÕ”╝Ü╗“Žę╝ÜĪŻ
ĪĪĪĪīŹ├øŽĄÜŌ£■▓╗╗»╦∙ų┬ĪŻę²ŲÜŌ£■Ą─ę“╦ž║▄ČÓŻ¼╚ńرūĶĪóĖ╬ė¶Īó╗“╝µ╩│ĘeĄ╚ĪŻīŹ├øų«čė└mĢrķg▌^Č╠Ż¼ė░Ēæ╩│ė¹╩│┴┐Ż¼Ė╣├ø▓┐╬╗ęįļõĖ╣×ķų„Ż¼┐╔ęįę²╝░ā╔├{Ż¼┤¾▒Ń├žĮYĢrŲõ├øė╚╔§Ż¼┤¾▒Ń═©š{╗“┤╬öĄį÷ČÓĢrĖ╣├ø£p▌pŻ¼ČÓ░ķėąÓµÜŌ╩ĖÜŌĪŻ╚ń╔Ó╠”░ū─üĪó┐┌ż┐┌╠ĪóąĪõč³SŻ¼╔§╗“─┐─węÓ³Sš▀Ż¼ī┘ė┌رūĶĪŻĖ╣├øČ°╝µėą├{═┤Ż¼▓┐╬╗▓╗Č©Ż¼░YĀŅ▌pųž│Ż┼cŠ½╔±ŪķŠwėąę╗Č©ĻPŽĄŻ¼├}ŽęŻ¼ät╩ŪĖ╬ė¶Ą─╠ž³cĪŻ╚ń╝µ╩│Ęeš▀Ż¼ČÓė╔’ŗ╩│▓╗«öČ°ę²ŲŻ¼Ė╣├ø░┤ų«ät═┤Ż¼▓╗╦╝╝{Ż¼╔Ó╠”³S╗“╣Ė─üŻ¼╩ĖÜŌČÓŪę│¶Ż¼┤¾▒ŃĖ╔ĮYŻ¼ĮøŽ¹ī¦╩│£■Ą─╦Ä╬’ų╬»¤Ż¼▓óūóęŌ’ŗ╩│┘|┴┐Ą─┐žųŲ║¾Ė╣├ø┐╔ŠÅĪŻ
ĪĪĪĪ┬²ąįĖ╬čū×ķ┬²ąį╝▓╗╝Ż¼░┤Š├▓ĪČÓ╠ōĄ─ę╗░ŃęÄ┬╔Č°šōŻ¼ūįæ¬┐╝æ]ĄĮ▓Ī│╠╝╚Š├Ż¼ÜŌč¬╣”─▄Š∙ėą▓╗ūŃĄ─ę╗├µŻ¼╠žäe╩Ū▒Š▓ĪČÓöĄŠ▀ėąŲó╠ōĄ─ūC║“ĪŻĄ½▒žĒÜįö╝Ü▒µūCŻ¼Š▀¾wīÅ▓ņ╗╝š▀╩Ūę“╠ōČ°ų┬▓ĪŻ¼▀Ć╩Ūę“▓Īų┬╠ōĪŻąņ└ŽšJ×ķŻ¼ėą▓╗╔┘▓Ī╚╦│ŻėąØ±╗“ر¤ßĄ─ūC║“▒Ē¼FŻ¼╩Ūė╔رą░└¦Č¶Ż¼ĮøŠ├Č°ų┬Ųó╠ōĪŻęÓėąę“Ė╬ÜŌė¶ĮYČ°│╦╬ĻŲó═┴Ż¼╗“ė╔ė┌Ė╬ė¶╚šŠ├Č°╗»╔·Ė╬╗Ż¼«a╔·├{═┤Ņ^╗ĶŪĘ├┬Ż¼├µ│Ó╔·╗Ż¼ŪķŠw╝▒įĻŻ¼╗“╝µ²l²X¶¼Īó▒Ū¶¼Ż¼├}Ž¾ŽęŻ¼╔Ó╝Ō╝tĄ╚░YĪŻ╔┘öĄ╗╝š▀ė╔ė┌Ųóر▓╗╗»Ż¼ßä│╔╠ĄØ߯¼ūĶė┌Įj├}Ż¼├{═┤ę²▒│Ż¼╔Ó╠”░ū─üĪŻ▀@ą®▓Ī└Ēę“╦žŠ═Ųõąį┘|Č°šōŻ¼Č╝ī┘īŹą░ĪŻų┴ė┌č¬÷ā╚┴¶Ż¼ĮY│╔░YĘeŻ¼ęÓ═¼śėī┘ė┌īŹūCĄ─ĘČ«ĀĪŻ┐éų«Ż¼┬²ąįĖ╬čū╗╝š▀Ą─╠ōīŹ╩Ū▌^×ķÕeŠCÅ═ļsĄ─Ż¼┼R┤▓╔Žęį▒Š╠ōś╦īŹš▀š╝ČÓĪŻ▒žĒÜ╔„▓ņŠ½įöŻ¼▒µŲõ╠ōīŹ│╠Č╚ęį╝░ų„┤╬ĻPŽĄŻ¼▓┼─▄į┌▓╗═¼ļAČ╬ėĶęįš²┤_Ą─ų╬»¤ĪŻ
ĪĪĪĪų╬»¤¾wĢ■
ĪĪĪĪöMėåėŗäØė╚ųžę¬
ĪĪĪĪßśī”éĆ¾w¾w┘|Īó░l▓Ī▀^│╠║═ūC║“╠ž³cŻ¼öMėåų╬»¤ėŗäØ╩ŪĘŪ│Ż▒žę¬Ą─ĪŻę“×ķ┬²ąįĖ╬čūĄ─▓Ī│╠▌^ķLŻ¼╝╚▓╗┐╔▓┘ų«▀^╝▒Ż¼╝▒ė┌Ū¾│╔Ż¼ėų▓╗─▄┬■¤o─┐Ą─Ż¼ą─ųą¤oöĄĪŻę╗░Ńæ¬ėą2Ī½4éĆį┬╔§╗“Ė³ķLę╗ą®Ą─ų╬»¤ĢrķgĪŻį┌▓Į¾E╔Ž┐╔ęįŽ╚ų╬ś╦║¾ų╬▒ŠŻ¼╗“š▀ś╦▒Š═¼ų╬ĪŻę▓┐╔ęįŽ╚╝»ųąĮŌ│²─│ą®ų„ę¬░YĀŅŻ¼╚╗║¾ėĶęį┼Óčaš¹¾wŻ¼ņ¢╣╠╠ßĖ▀ĪŻ
ĪĪĪĪ┼e└²üĒšfŻ¼▒Š▓Īį┌┼R┤▓╔Ž▒Ē¼F×ķŲó╠ōĖ╬ė¶ūCĄ─ŅH×ķČÓęŖŻ¼╚ńį°ų╬ę╗ąš³S╗╝š▀Ż¼─ąŻ¼▓Ī╩Ę2─ĻŻ¼ė╔╝▒ąį¤o³SŃą═Ė╬čū▀wčė▓╗ė·Č°│╔┬²ąįĖ╬čūŻ¼ų„ę¬▒Ē¼F×ķŲŻĘ”¤o┴”Ż¼╩│ė¹▓╗š±Ż¼├{═┤ļ[ļ[Ż¼ćåÜŌŻ¼▒ŃõńĪŻ╔Ó┘|╔įĄŁČ°ūŽŻ¼╔Ó╠”▒Ī░ūŻ¼├}Ž¾ŽęąĪŻ¼Ė╬ŲóŠŃ─[┤¾Ż¼┘|ĄžII╝ēŻ¼▐D░▒├Ė╔²Ė▀Ż¼šJūC×ķŲó╠ōĖ╬ė¶Ż¼ÜŌ£■č¬÷Ż¼╦Ä╬’ų╬»¤Ą─Ą┌ę╗ļAČ╬ęį╩ĶĖ╬ĮĪŲóā╔Ę©▓ó▀MŻ¼Ą┌Č■ļAČ╬ęįĮĪŲó┼cąąÜŌ╗»÷ĮY║ŽŻ¼ņŅ÷╦Ä╬’Ą─╦ÄŲĘä®┴┐ųØuį÷╝ėĪŻĄ┌╚²ļAČ╬ätęįĮĪŲóĮY║ŽB謯¼┼Óčaš¹¾wĪŻ▀xō±ĘĮ╦Ä║¾░┤╔Ž╩÷ėŗäØł╠ąąŻ¼▓ĪŪķ║├▐D╔§ØMęŌŻ¼Üv3éĆį┬║¾░YĀŅŽ¹╩¦Ż¼¾w┴”į÷╝ėŻ¼Ė╬Ųó─[Ž¹Ż¼Ė╬╣”─▄Öz▓ķ╗ųÅ═š²│ŻĪŻ│÷į║║¾Ę■═Ķä®ņ¢╣╠Ż¼ļSįL░ļ─ĻėÓŻ¼ą¦╣¹┴╝║├Ż¼ęč╗ųÅ═╣żū„Ż¼ę╗╚ńĮĪ┐Ą╚╦ĪŻąņ└Žį\ų╬▀@śėĄ─▓Ī└²╔§ČÓŻ¼¾wĢ■ĄĮų╬»¤ėŗäØĄ─öMČ©ė╚×ķųžę¬ĪŻų╬»¤ėŗäØĄ─ā╚╚▌Ż¼│²┴╦╦Ä╬’ā╚Ę■═ŌŻ¼╔ąæ¬╚½├µ┐╝æ]ĄĮ╗╝š▀Ą─’ŗ╩│ę╦╝╔Īóą▌ŽóŻ¼ęį╝░═Ōų╬»¤Ę©ĪóßśŠ─Ą╚┤ļ╩®Ą─┼õ║ŽŻ¼šŲ╬šę“╚╦ę“Ąžę“ĢrųŲę╦Ą─įŁätŻ¼▀m«ö┴¶ęįņ`╗Ņ╝ė£pĄ─ėÓĄžĪŻ«ö▓ĪŪķėą╦∙ūā╗»╗“ą¦╣¹▓╗ē“ØMęŌŻ¼╔§ų┴░l¼F▒µūCėą▓╗┤_Č©ų«╠ÄŻ¼æ¬╝░Ģrą▐Ė─ėŗäØĪŻėŗäØöMČ©║¾Ż¼┐╔ęįĖµįV▓Ī╚╦Ż¼╠ß│÷┼õ║Žą▌Bų╬»¤Ė„ĘĮ├µĄ─ę¬Ū¾Ż¼▒Ńė┌╚ĪĄ├▓Ī╚╦Ą─║Žū„Ż¼░lō]▓Ī╚╦ūį╔ĒĄ─ĘeśOąįŻ¼ėą└¹ė┌»¤ą¦Ą─╠ßĖ▀ĪŻ
ĪĪĪĪĮĪŲó╩ĶĖ╬╩Ū│ŻĘ©
ĪĪĪĪę╗░Ńė├ĮĪŲó╦Ä╬’ę¬ĢrķgķLČ°ŪęĘ┤Å═▀\ė├ĪŻ³hģóĪó░ūągĪóĖ╩▓▌Īó╔Į╦ÄĪó╝tŚŚĄ╚Č╝╩Ū│Żė├Ą─Ųš═©╦Ä╬’ĪŻĖ╣├ø▒Ńõńęį³hģó×ķę╦Ż¼ļõŲ”╝{╔┘ät┐╔ęūęį╠½ūėģóĪŻ╝µėąØ±ūĶš▀Ż¼╔nągĪó░ūąg═¼ė├ĪŻŲóĻ¢▓╗▀\ät╝ė£ž▀\ų«ä®Ż¼╚ńĖ╔Į¬ĪóĖĮūėĄ╚ĪŻ▓ĪŠ├Ųó▓Ī┐╔╝░ė┌─IŻ¼Ųó─Ių«Ļ¢ŠŃ▓╗ūŃĢrŻ¼«ö╝ėęµ─Ių«ŲĘĪŻ╩ĶĖ╬ä®ųą▓±║·ūŅ║├ė├┤ū│┤Ż¼├{═┤ąžÉ×▓╗╩µŻ¼ÜŌÖC▓╗└¹Ż¼▓±║·æ¬┼cĶūÜżĪóĮ█╣Ż▓ó▀MĪŻĖ╬ģ^ėą┤╣═┤ĖąŻ¼┐╔ū¶ęį╔²┬ķŻ¼├{═┤ļm▓╗╔§ųžŻ¼Ą½ĢrėXėąÜŌ╣źĖZŻ¼ė├ę╗░Ń╩ĶĖ╬╦Ä╬’ą¦╣¹▓╗╝čĢrŻ¼┐╔╝ė╚ļŠ┼ŽŃŽxĪóĮz╣ŽĮjĪŻ├{═┤Ģrū¾ĢrėęŻ¼ĢrČ°ę²╝░║¾▒│Ż¼─╦ĮjĄ└╩¦ą¹Ż¼┐╔╝ė╚ļ┬Ę┬Ę═©Īóą²Ė▓╗©ĪóĘ╩ų╗©ĪóŠG├Ę╗©Ą╚ŲĘĪŻ╚¶Ė╬Įøė¶╗š▀┐╔ė├ĄżŲżĪó╔ĮŚdĪó╔Ż╚~Ż¼ėąą®╗╝š▀╝µĘ■╝ė╬ČŽ¼³S═ĶČ°½@ą¦ĪŻ▓±║·ĪóŽŃĖĮĪó╔░╚╩Īóק╦ÄĪó│┴ŽŃĄ╚└ĒÜŌ╦ÄąįŲ½į’Ż¼╚ńėąė¶¤ß╗“ĻÄĘų▓╗ūŃš▀Ż¼▓╗ę╦ČÓė├Š├ė├ĪŻ
ĪĪĪĪ╗Ņč¬╗»÷ŽÓ╝µ╩®
ĪĪĪĪė╔ÜŌ£■č¬ė¶Č°Øu░lš╣│╔×ķč¬÷Ż¼č¬÷▓╗╔óŻ¼Įj├}ØŁ£■Ż¼╩Ū▓Īęč╔Ņ¾Ż¼▒žĮĶ╗»÷╗Ņ謎¹Ųõ░YĘeŻ¼Ę±ätÜŌč¬ę╗į┘─²£■Ż¼ųąĮ╣Ļ¢ÜŌ▓╗▀\Ż¼ėąčė│╔ļ¹├øųž░Yų«┐╔─▄ĪŻ╗»÷╗Ņč¬▒žĒÜū¶ęįąąÜŌ└ĒÜŌŻ¼▓┼─▄▀_ĄĮĪ░ÜŌąąät謹ąĪ▒ų«─┐Ą─ĪŻņŅ÷╗Ņč¬│Żė├╦Ä╬’╚ńĄżģóĪóÜwĒÜĪó│Ó╔ųĪó╠ę╚╩Īó╝t╗©Ż¼ų╗─▄į┌įńŲ┌æ¬ė├▓┼ėąą¦ĪŻ╚ń÷謒@ų°ät▒žĒÜ╝ėė├╚²└ŌĪó▌ŁągĪó╚²Ų▀Īó„M╝ūĪó┼┌╔Į╝ūĪó╦«“╬Ą╚╦ÄŻ¼ĘĮ─▄╔óĮY╗»░YĪŻØ╔╠m╗Ņ謎¹░YŻ¼╠ņŽ╔╠┘╩ĶÜŌ╗Ņ謯¼▀mė├ė┌Ė╬Ųó─[┤¾Č°░ķėą╠█═┤š▀ĪŻ╚¶Ųó┼K─[┤¾▓╗Ž¹Ż¼¾w┘|▓╗╔§╠ōš▀Ż¼┐╔│ŻĘ■ĮģT„M╝ū╝Õ═ĶŻ¼├┐╚š2Ī½3┤╬Ż¼├┐┤╬3ÕXŻ¼ņŅ÷╦Ä╬’æ¬ė├ęÓąĶėą▌^ķLĢrķgŻ¼▓╗─▄╝▒ŪąłD╣”ĪŻīÅŲõą╬¾w├}Ž¾ėą▓╗ūŃų«š„š▀Ż¼┐╔▀m«ö▌oė├Bš²ų«ŲĘŻ¼ų╗ę¬╔Ųė┌šŲ╬š┼õ╬ķŻ¼ļmė├▀_öĄį┬ų«Š├Ż¼ęÓ▓╗ų┬ėąäėč¬é¹š²Ą╚Ė▒ū„ė├ĪŻ
ĪĪĪĪŪÕ¤ß└¹Ø±ĒÜųžęĢ
ĪĪĪĪų╗ę¬ėąØ±¤ßūC║“Ą─┤µį┌Ż¼Š═▓╗─▄║÷ęĢŪÕ¤ß└¹Ø±Ą─ų╬Ę©ĪŻė╚ęįر×ķż─üų«ą░Ż¼Ø±ą░ļ│ÜĶ▓╗╗»Ż¼Ę┴ĄKŲó┼K▀\╗»╣”─▄Ż¼ė░ĒæÜŌ謥─┴„Ģ│Ż¼▓╗āH╩╣╝▓▓Ī▀wčė▓╗ęčŻ¼╔§ų┴Ģ■Ž“É║╗»ĘĮŽ“░lš╣ĪŻĘ▓ė÷┐┌─ü┐┌╠Ż¼³SŃĘ┤Å═Ż¼░YĀŅ│ų└mŻ©╚ń╬Ė┤¶¤o┴”Ą╚Ż®Ż¼ŲĮ╬Ė╔ó×ķ▒žė├ų«ĘĮĪŻ▓╗╔┘▓Ī└²Ø±╠N▓╗╗»Ż¼╣╚▒¹▐D░▒├Ėį÷Ė▀Ż¼ė├ŲĮ╬Ė╔ó╝ėĘ╝ŽŃĘų└¹║ŽĘ©Ż¼┤²╔Ó╠”Øu╗»Ż¼░YĀŅ┼cĖ╬╣”─▄ę▓═∙═∙ŽÓæ¬ĄžĖ─╔ŲĪŻØ±¤ß▓óųžš▀Ż¼ę╦ŪÕ¤ß└¹Ø±▓óė├Ż¼╚ńęĻÉ╬Ė▄▀£½┼cŚd░žŽ─┐▌▓▌ĪŻŽ─┐▌▓▌ą┴┐Ó╬ó║«Ż¼ą╣Ė╬╗Ż¼ĮŌā╚¤ßŻ¼ī”ė┌Ė╬┼K╝▓╗╝ėą└’¤ßĄ─ūC║“╔§×ķ▀mė├ĪŻ├┐╚šė├┴┐▓╗╔┘ė┌4Ī½5ÕXĪŻ
ĪĪĪĪ┼«ąį«ö▓ņį┬ĮøŲ┌
ĪĪĪĪ┬²ąįĖ╬čū▓Ī└²ųą┼«ąį▓╗╔┘Ż¼ĮY║ŽŗD┼«į┬Įø╔·└ĒĄ╚ĘĮ├µĄ─╠ž³cŅH×ķųžę¬Ż¼╚ńĮøąąŲ┌ķgĮø┴┐š²│ŻŻ¼┤╦Ģr▓╗ę╦ė├ņŅ÷╗Ņč¬╦ÄĪŻį┬ĮøØŁ╔┘▓╗Ģ│Ż¼ļmėąŲó╠ōÜŌŽ▌Ą─ūC║“Ż¼ę▓▓╗ę╦ČÓė├╔²┬ķĪŻį┬Įø▀^ČÓėąč¬╠ōš▀æ¬ū¶ęįBč¬ų«ä®ĪŻ╚ńį┬Įøč▄Ų┌Ż¼ĮøüĒĖ╣═┤Č°┤_ŽĄ÷č¬╦∙ų┬š▀Ż¼ņŅ÷╗Ņč¬╦Ä┐╔ęįĮY║Ž▀\ė├ĪŻūŅ║├į┌Įøų┴Ū░č«╚šū¾ėę═ČęįņŅ÷═©Įø╦Ä╬’ĪŻŲĮĢr┐╔ė┌ę╗░Ńų╬Ė╬ä®ųą╝ė╚ļ▄¹╬ĄūėĪó╠ņŽ╔╠┘ĪŻĘ▓ŪķųŠ▓╗Ģ│Ż¼░YĀŅ▓©äė┼cŠ½╔±ŪķŠwėąĻPĄ─╗╝š▀Ż¼æ¬ų°ųžėĶęį╩ĶĖ╬ĮŌė¶ĪŻ╔Ž┴ą╩ĶĖ╬└ĒÜŌĘĮ╦Äųą▀m«ö▀x╝ė║ŽÜgŲż╗“╗©ĪóŽŃĖĮĪó░┘║Ž╗“Ė╩¹£┤¾ŚŚĄ╚Ė╩ŠÅų«ä®Ż¼ŅHėą±įęµĪŻ
- ŠWėčįušōŻ║Ż©ų╗’@╩ŠūŅą┬10ŚlĪŻįušōā╚╚▌ų╗┤·▒ĒŠWėčė^³cŻ¼┼c▒ŠšŠ┴ół÷¤oĻPŻĪŻ® ĪŠ░l▒ĒįušōĪ┐
- ŠG╔½═©Ą└
- š■▓▀Ę©ęÄ
- ßtīW┐╝įć
- ßt╦Ä┘YėŹ
- ĮY╩»čąŠ┐
- šnŅ}蹊┐
- ┼Óė¢Į╠īW
- ┐Ų╝╝│╔╣¹
- Üv┤·├¹ßt
- Č·č©ų¬ūR
- ųąßtĄõ╣╩
- ųąßtį~Ąõ
- ųąßtį\öÓ
- ųąßtĮøĮj
- ųąßtļ“č©
- ųąßt├¹ĘĮ
- ųąßt┼R┤▓
- ųąßt▒ŻĮĪ
- ųąßtB╔·
- įąė²▒ŻĮĪ
- ─ąąį▒ŻĮĪ
- ┼«ąį▒ŻĮĪ
- └Ž─Ļ▒ŻĮĪ
- ŗļā║▒ŻĮĪ
- ą┬╗ķ▒ŻĮĪ
- ╦Ä╔┼╩│»¤
- ūµé„├žĘĮ
- ├±ķgŲ½ĘĮ
- ųą╦ÄįöĮŌ
- ūo└Ē╝╝ąg
- ▓▌╦ÄłDūV
- ╚╦¾włDūV
- ▓╗įą▓╗ė²
- ¤²é¹ĀCé¹
- ņŅ▓Īņ`Ę¹
- »¤╝▓╩ųėĪ
- ąįīW╬─½I
- īWągĀÄ°Q
- ųąßtĮ╠ė²
- ųąßt╠ž╔½
- ųąßtÜv╩Ę
- Š½▓╩═Ų╦]
- ūŅą┬═Ų╦]